
Umów wizytę









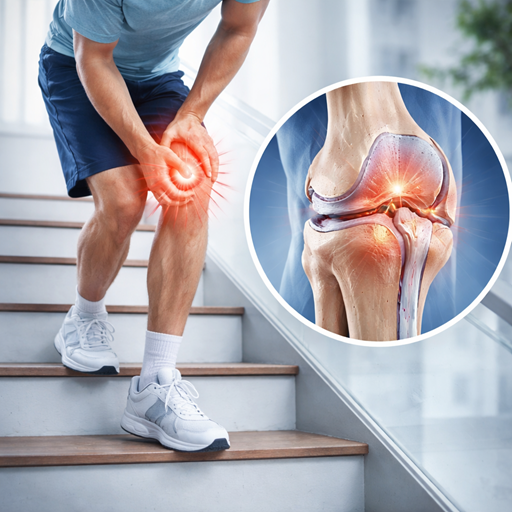
Ból kolana przy schodzeniu ze schodów to jeden z najczęstszych sygnałów, że mechanika stawu rzepkowo-udowego (rzepka + kość udowa) nie pracuje optymalnie. W tym artykule wyjaśniam, dlaczego właśnie zejście w dół tak mocno prowokuje dolegliwości, co mówi o stanie chrząstki pod rzepką oraz jak osłabione mięśnie biodra i pośladka potrafią „przestawić tory” pracy kolana i imitować poważny uraz.
Podczas schodzenia dominuje hamowanie ekscentryczne mięśnia czworogłowego, co zwykle zwiększa siłę docisku rzepki do bloczka kości udowej i uwidacznia przeciążenia stawu rzepkowo-udowego.
Najczęściej wskazuje na ból rzepkowo-udowy związany z przeciążeniem tkanek okołorzepkowych i/lub gorszą tolerancją chrząstki na kompresję (np. chondromalacja, wczesne zmiany przeciążeniowe), a nie od razu na „uszkodzenie łąkotki”.
Osłabienie odwodzicieli i rotatorów zewnętrznych biodra (m.in. m. pośladkowy średni i wielki) sprzyja koślawieniu dynamicznemu i rotacji uda do środka, co zaburza tor ślizgu rzepki i zwiększa obciążenia w stawie rzepkowo-udowym.
Nie. Bardzo często to funkcjonalny problem obciążeniowy (mechanika + siła + kontrola ruchu), który może dawać silne objawy, ale dobrze reaguje na terapię ruchem i modyfikację obciążeń.
Gdy występuje blokowanie stawu, duży obrzęk po urazie, narastająca niestabilność, gorączka, zaczerwienienie, ból spoczynkowy/nocny lub brak możliwości obciążenia kończyny.
Jeśli odczuwasz ból z przodu kolana (okolica rzepki) podczas schodzenia w dół, bardzo często źródłem problemu jest staw rzepkowo-udowy. Schodzenie wymusza kontrolowane „opuszczanie” ciężaru ciała, a więc długą pracę hamującą mięśnia czworogłowego. W praktyce oznacza to większe siły działające w okolicy rzepki i większe wymagania wobec jakości chrząstki, toru ruchu rzepki oraz stabilizacji uda przez biodro.
Frazy, które pacjenci opisują najczęściej, to: ból pod rzepką przy schodzeniu, kłucie w kolanie przy schodach, ból przedniego przedziału kolana, czasem uczucie tarcia, trzeszczenia lub „szorstkości” pod rzepką. Kluczowe jest zrozumienie, że to nie zawsze „coś pękło” — często to sygnał, że układ ruchu nie rozkłada obciążeń optymalnie.
Podczas schodzenia w dół kolano ugina się, a ciało musi zostać wyhamowane. Główną rolę pełni tu mięsień czworogłowy uda, który pracuje ekscentrycznie (wydłuża się pod obciążeniem). Taka praca jest niezwykle efektywna energetycznie, ale stawia wysokie wymagania tkankom:
Rzepka nie jest „przyklejona” w jednym miejscu — ślizga się w bruździe (bloczek) kości udowej. Wraz ze wzrostem zgięcia kolana zmienia się:
W zejściu ze schodów typowe są zakresy zgięcia, w których staw rzepkowo-udowy potrafi generować bardzo wysokie wartości kompresji, szczególnie gdy dochodzi do zapadania się kolana do środka i rotacji uda.
We wchodzeniu również pracuje czworogłowy, ale częściej dominuje praca koncentryczna (podnoszenie ciała). U wielu osób schodzenie jest trudniejsze, bo wymaga precyzyjnej kontroli hamowania, stabilizacji miednicy i utrzymania osi kończyny przy każdym kroku. Jeśli kontrola jest słaba, przeciążenie stawu rzepkowo-udowego narasta szybciej właśnie w dół.
Jeżeli przy zejściu widzisz u siebie lub czujesz:
to bardzo często mamy do czynienia z problemem kontroli biodra i rotacji uda, który bezpośrednio wpływa na mechanikę rzepki.
W uproszczeniu: chrząstka stawowa jest słabo unerwiona, ale to nie znaczy, że „nie ma problemu”. Ból w okolicy rzepki zwykle pochodzi z tkanek okołostawowych, które reagują na:
Gdy chrząstka pod rzepką ma gorszą tolerancję na obciążenia (np. przeciążeniowe zmiękczenie, nierównomierne ścieranie), schodzenie po schodach potrafi być najbardziej „bezlitosnym” testem.
W praktyce klinicznej często spotyka się spektrum zmian, od czysto funkcjonalnego bólu rzepkowo-udowego po bardziej wyraźne zmiany strukturalne chrząstki. Typowe cechy:
Ból z przodu kolana (okołorzepkowy) częściej wiąże się ze stawem rzepkowo-udowym. Ból po stronie przyśrodkowej może kierować uwagę również na przeciążenia przyczepów, fałd maziowy, okolicę gęsiej stopki lub łąkotkę — ale lokalizacja sama w sobie nie przesądza rozpoznania.
Staw rzepkowo-udowy jest szczególnie wrażliwy na to, co dzieje się „powyżej” i „poniżej”. W schodzeniu liczy się cała oś kończyny: stabilność miednicy, kontrola rotacji uda, ustawienie kolana i praca stopy. Gdy któryś element zawodzi, rzepka zaczyna pracować w mniej korzystnych warunkach.
Osłabione lub źle aktywujące się mięśnie pośladkowe (zwłaszcza pośladkowy średni) i rotatory zewnętrzne biodra sprzyjają:
To ważny szczegół: w wielu przypadkach problemem nie jest „rzepka, która ucieka”, tylko udo, które rotuje się i przywodzi. Rzepka porusza się w bruździe kości udowej, więc gdy kość udowa „ustawia się” niekorzystnie, wzrasta ryzyko bólu i przeciążenia chrząstki.
Bo ból może być ostry i pojawiać się nagle, szczególnie po zwiększeniu obciążeń lub po dłuższej przerwie od ruchu. Dodatkowo schodzenie jest ruchem codziennym, więc pacjent czuje, że „kolano jest uszkodzone”. Tymczasem często to przeciążenie + brak kontroli ekscentrycznej i słaba stabilizacja biodra.
Stań na jednej nodze i wykonaj powolny mini-przysiad. Jeśli:
to istnieje duże prawdopodobieństwo, że przy schodzeniu dzieje się to samo — tylko pod większym obciążeniem i większą prędkością.
Zespół bólu rzepkowo-udowego to rozpoznanie funkcjonalne, w którym dominują przeciążenia okolicy rzepki, zaburzona tolerancja chrząstki/tkanek na kompresję oraz problemy z kontrolą ruchem. Charakterystyczne: ból przy schodach, przysiadach, wyskokach, długim siedzeniu.
Jeżeli ból jest bardziej zlokalizowany poniżej rzepki (okolica więzadła/ścięgna rzepki) i nasila się przy skokach, bieganiu oraz schodach, możliwe są przeciążenia aparatu wyprostnego. Schodzenie zwiększa wymagania ekscentryczne, co bywa prowokujące.
Gdy tolerancja chrząstki jest obniżona, nawet typowe codzienne obciążenia mogą wywoływać ból. Kluczowe jest tu stopniowanie obciążeń i odbudowa „pojemności” tkanek, zamiast całkowitego unikania ruchu.
Jeśli występuje blokowanie, wyraźne „przeskakiwanie” z bólem, znaczny wysięk po skręceniu lub uczucie niestabilności, diagnostyka powinna rozszerzyć się o struktury wewnątrzstawowe. Mimo to sam fakt bólu przy schodzeniu najczęściej kieruje w stronę stawu rzepkowo-udowego, a nie izolowanego urazu łąkotki.
W problemach rzepkowo-udowych decyzja często zależy od badania funkcjonalnego: osi kończyny, kontroli biodra, siły czworogłowego i pośladków oraz reakcji na modyfikację obciążeń. MRI bywa pomocne, gdy objawy są nietypowe, nasilone, po urazie lub nie reagują na dobrze prowadzoną rehabilitację.
Najczęstszy błąd to całkowite unikanie aktywności albo „zaciskanie zębów” i ignorowanie objawów. Lepszą strategią jest kalibracja bodźca:
Schodzenie wymaga hamowania. Jeśli czworogłowy nie ma wydolności ekscentrycznej, staw rzepkowo-udowy dostaje „chaotyczne” obciążenie. Trening powinien obejmować kontrolowane wzorce:
Jeśli biodro nie stabilizuje uda, kolano będzie kompensować. W praktyce kluczowe są:
To właśnie koślawienie dynamiczne i rotacja uda do środka często zwiększają kompresję i nacisk w stawie rzepkowo-udowym. Gdy poprawia się kontrola biodra, wielu pacjentów odczuwa wyraźną różnicę w schodach nawet bez „magicznych” zabiegów.
Nadmierna pronacja i utrata stabilności stopy mogą nasilać rotację wewnętrzną goleni i uda, co pogarsza warunki pracy rzepki. Nie zawsze stopa jest przyczyną, ale bywa istotnym ogniwem łańcucha.
Mogą być wsparciem objawowym, jeśli poprawiają komfort i umożliwiają trening. Najczęściej traktuje się je jako narzędzie przejściowe, a nie rozwiązanie przyczynowe. Priorytetem jest progresywny trening siły i kontroli ruchu.
W rehabilitacji bólu rzepkowo-udowego często stosuje się zasadę tolerancji: niewielki ból w trakcie (np. 0–3/10) może być dopuszczalny, jeśli nie powoduje pogorszenia do następnego dnia. Jeśli objawy narastają i utrzymują się, obciążenie jest zbyt duże lub zakres zgięcia zbyt głęboki.
Nie. Ból przy schodzeniu często wynika z zespołu bólu rzepkowo-udowego i przeciążenia tkanek okołorzepkowych. Chondromalacja (zmiany chrząstki) jest jedną z możliwości, ale objawy mogą występować także bez istotnych zmian strukturalnych.
Zejście wymaga kontrolowanego hamowania i generuje większą kompresję w stawie rzepkowo-udowym. Na płaskim obciążenia i wymagania kontroli ekscentrycznej są zwykle mniejsze.
Trzeszczenie (krepitacje) bywa częste i samo w sobie nie musi oznaczać uszkodzenia. Jeśli jednak towarzyszy mu narastający ból, obrzęk, blokowanie lub pogorszenie funkcji, warto to skonsultować i ocenić mechanikę ruchu.
Najczęściej problem dotyczy odwodzicieli i rotatorów zewnętrznych biodra (pośladkowy średni i wielki) oraz wydolności ekscentrycznej mięśnia czworogłowego. To połączenie sprzyja koślawieniu dynamicznemu i przeciążeniu pod rzepką.
Czasowo warto zmniejszyć dawkę schodów, jeśli wyraźnie prowokują ból, ale długotrwałe unikanie zwykle obniża tolerancję tkanek. Lepsze jest stopniowanie obciążenia i trening kontroli ruchu, aby wracać do schodzenia w sposób zaplanowany.
Gdy objawy są po urazie, występuje duży obrzęk, blokowanie, niestabilność, silny ból spoczynkowy/nocny lub brak poprawy mimo konsekwentnej rehabilitacji. W typowym bólu rzepkowo-udowym decyzję często podejmuje się na podstawie badania klinicznego i funkcjonalnego.
Tak. Biodro może być „cichym” źródłem problemu: osłabione pośladki i rotatory mogą pogarszać ustawienie uda, a to zmienia warunki pracy rzepki i zwiększa obciążenia w stawie rzepkowo-udowym.
Ból kolana przy schodzeniu ze schodów najczęściej wiąże się z przeciążeniem i mechaniką stawu rzepkowo-udowego, ponieważ zejście wymaga intensywnej pracy ekscentrycznej czworogłowego i generuje wysoką kompresję pod rzepką. Dolegliwości często korelują z tolerancją chrząstki i tkanek okołorzepkowych na nacisk, a bardzo częstym „ukrytym” czynnikiem jest osłabienie biodra i pośladka, które zaburza tor ruchu kolana (koślawienie dynamiczne, rotacja uda) i bywa mylone z poważnym urazem.
Jeśli ból utrzymuje się, wraca cyklicznie lub ogranicza codzienne funkcjonowanie, najrozsądniejszym krokiem jest ocena funkcjonalna (oś kończyny, kontrola biodra, tolerancja zgięcia kolana) oraz zaplanowanie progresywnego treningu ukierunkowanego na czworogłowy i pośladki. W przypadku objawów alarmowych (blokowanie, duży obrzęk po urazie, niestabilność, brak możliwości obciążenia) konieczna jest pilna konsultacja medyczna i ewentualna diagnostyka obrazowa.
