
Umów wizytę









Wpis wyjaśnia, czy i kiedy można uniknąć endoprotezy kolana oraz jakie nowoczesne metody leczenia realnie spowalniają postęp choroby zwyrodnieniowej. Omawiam podejście oparte na medycynie regeneracyjnej, celowanej rehabilitacji, redukcji masy ciała i modyfikacji obciążeń, które u wielu pacjentów pozwala odsunąć operację o lata.
Tekst ma charakter praktyczny: pokazuje, co działa, dla kogo, jakie są ograniczenia oraz jak wygląda logiczna ścieżka diagnostyki i leczenia w gabinecie ortopedycznym.
Czy da się uniknąć endoprotezy kolana?
Często tak – jeśli choroba nie jest skrajnie zaawansowana, a leczenie obejmuje jednocześnie redukcję obciążeń, rehabilitację stabilizacyjną i właściwie dobrane terapie iniekcyjne lub regeneracyjne.
Kiedy endoproteza jest najbardziej prawdopodobna?
Gdy występuje stały ból spoczynkowy, znaczne ograniczenie funkcji, duża deformacja osi kończyny oraz zaawansowane zmiany w badaniach obrazowych, a leczenie zachowawcze przestało działać.
Co najszybciej pogarsza stan kolana?
Nadwaga, niekontrolowane przeciążenia, brak siły mięśniowej i stabilizacji, nieleczone zaburzenia osi kończyny, zbyt długie „przeczekiwanie” w stanie zapalnym.
Jakie nowoczesne metody mogą spowolnić postęp choroby?
Najczęściej: kwas hialuronowy (wiskosuplementacja), osocze bogatopłytkowe (PRP), wybrane procedury z udziałem komórek/progenitorów mezenchymalnych oraz leczenie ukierunkowane na błonę maziową i mechanikę stawu.
Co daje największy „zwrot z inwestycji” w profilaktyce?
Redukcja masy ciała (nawet 5–10% potrafi istotnie zmniejszyć dolegliwości), systematyczne ćwiczenia wzmacniające i poprawa kontroli ruchu biodro–kolano–stopa.
Czy same zastrzyki wystarczą?
Zwykle nie. Najlepsze efekty daje połączenie terapii iniekcyjnej z rehabilitacją, korekcją przeciążeń oraz planem aktywności dobranym do stopnia zmian.
Wielu pacjentów słysząc diagnozę „zwyrodnienie kolana” od razu myśli o operacji. Tymczasem w dużej części przypadków można odsunąć endoprotezoplastykę dzięki leczeniu etapowemu: od modyfikacji obciążeń i rehabilitacji, przez wiskosuplementację kwasem hialuronowym i osocze bogatopłytkowe PRP, aż po wybrane procedury medycyny regeneracyjnej. Kluczowe jest dobranie metody do przyczyny bólu (chrząstka, błona maziowa, łąkotki, oś kończyny, przeciążenie) oraz konsekwentna praca nad stabilizacją stawu.
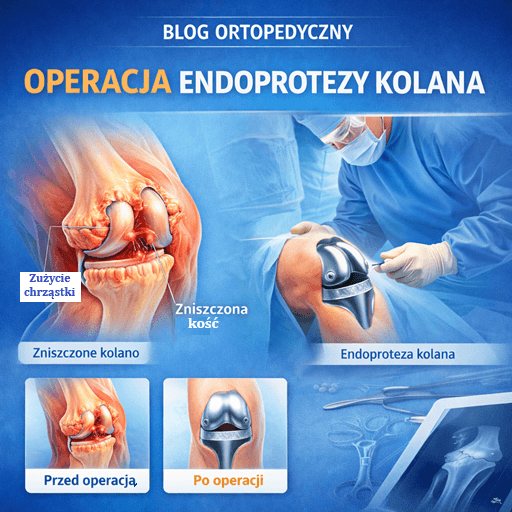
Endoproteza stawu kolanowego jest procedurą o wysokiej skuteczności w leczeniu zaawansowanej choroby zwyrodnieniowej, ale zwykle rozważa się ją wtedy, gdy ból i ograniczenie funkcji uniemożliwiają normalne życie, a metody zachowawcze przestały działać. Warto pamiętać, że zwyrodnienie to nie tylko „starcie chrząstki”, lecz proces obejmujący:
Najlepsze szanse na odsunięcie operacji mają osoby z:
„Boli kolano” nie jest rozpoznaniem – a źródło bólu determinuje terapię. Nowoczesne leczenie ma sens tylko wtedy, gdy jest celowane.
RTG wykonane na stojąco lepiej pokazuje rzeczywistą szerokość szpary stawowej i wpływ mechaniki (obciążenia) na przedział przyśrodkowy/boczny. To pomaga ocenić, czy dominującym problemem jest mechanika i oś kończyny, czy raczej stan zapalny tkanek miękkich.
Nadwaga i otyłość zwiększają siły działające na staw kolanowy, zwłaszcza podczas schodzenia ze schodów i dynamicznego chodzenia. W praktyce klinicznej nawet umiarkowana redukcja masy ciała potrafi wyraźnie zmniejszyć ból oraz częstość obrzęków, co pozwala lepiej „wejść” w rehabilitację.
Unikanie ruchu zwykle pogarsza sprawę, bo spada siła i stabilizacja, a staw „żyje” gorzej (gorsze odżywienie chrząstki). Celem jest zmiana rodzaju i dawki obciążenia.
W chorobie zwyrodnieniowej kluczowe jest ograniczenie mikroruchów i przeciążeń punktowych. Dobrze dobrany trening poprawia kontrolę osi biodro–kolano–stopa, zmniejsza ból i często ogranicza wysięk.
Słaby pośladek średni sprzyja zapadaniu się kolana do środka (dynamiczna koślawość), co zwiększa przeciążenia wybranych struktur. Trening odwodzenia biodra i kontroli miednicy jest często przełomowy.
Stabilizacja nie dotyczy tylko przodu uda. Hamstringi i łydka poprawiają kontrolę przy schodzeniu i zmianie kierunku.
Nowoczesne leczenie kolana często opiera się na terapii biologicznej i wiskosuplementacji. Trzeba jednak jasno rozróżnić: celem wielu procedur jest zmniejszenie bólu, poprawa funkcji, ograniczenie zapalenia i wspieranie środowiska stawu. W zaawansowanym „bone-on-bone” żadna iniekcja nie cofnie deformacji mechanicznej, ale w wielu przypadkach może odsunąć operację.
Kwas hialuronowy wspiera właściwości lepko-sprężyste płynu stawowego, poprawia „poślizg” i może redukować dolegliwości bólowe. Najczęściej rozważa się go przy łagodnych i umiarkowanych zmianach oraz przy dominującym bólu mechanicznym.
PRP to autologiczny koncentrat płytek krwi zawierający czynniki wzrostu i mediatory modulujące stan zapalny. W praktyce klinicznej PRP bywa szczególnie przydatne, gdy dolegliwości mają komponent zapalny (nawracające obrzęki, tkliwość, pogorszenie po wysiłku) oraz gdy celem jest poprawa jakości środowiska biologicznego stawu.
W obszarze „komórek macierzystych” pacjenci spotykają wiele obietnic. Z punktu widzenia medycyny opartej na dowodach należy mówić precyzyjnie o terapiach z udziałem komórek/progenitorów mezenchymalnych oraz o ich potencjale immunomodulacyjnym i regeneracyjnym w określonych wskazaniach. Celem bywa redukcja zapalenia, poprawa funkcji i spowolnienie progresji, a nie „odbudowa chrząstki jak nowej” w każdym przypadku.
W praktyce klinicznej często planuje się leczenie etapami: najpierw wygaszenie stanu zapalnego i bólu, następnie poprawa „smarowania” stawu oraz równoległe wdrożenie rehabilitacji. U części pacjentów rozważa się podejście łączone lub sekwencyjne (dobór zależy od objawów, wysięku, stopnia zmian, aktywności i tolerancji).
Leczenie bólu jest ważne, ale celem jest utrzymanie funkcji i przerwanie błędnego koła: ból → mniej ruchu → spadek siły → większe przeciążenia → większy ból.
Stosuje się je zgodnie z zaleceniami lekarza, z uwzględnieniem ryzyka działań niepożądanych (zwłaszcza ze strony przewodu pokarmowego, nerek i układu sercowo-naczyniowego). U wielu pacjentów ważniejsza od długotrwałego „gaszenia” bólu jest optymalizacja obciążeń i rehabilitacja.
Wybrane metody fizykalne mogą wspierać kontrolę bólu, ale nie powinny zastępować treningu siłowego i reedukacji ruchu. Najlepsze efekty daje spójny plan: objawy + funkcja + mechanika.
Jeżeli problemem jest przeciążenie konkretnego przedziału stawu (np. przy szpotawości przeciążony przedział przyśrodkowy), warto rozważyć narzędzia, które zmieniają rozkład sił.
U części pacjentów orteza może wyraźnie poprawić tolerancję chodzenia, szczególnie w okresach zaostrzeń. Największą wartość ma wtedy, gdy jest elementem szerszego programu (redukcja masy ciała, ćwiczenia, leczenie iniekcyjne).
Nieprawidłowe ustawienie stopy może przenosić przeciążenia wyżej. Indywidualnie dobrane wkładki oraz trening stopy i łydki pomagają poprawić tor ruchu i kontrolę pronacji/supinacji.
Uczciwa kwalifikacja jest elementem podejścia EEAT: nie każdą sytuację da się „zregenerować”. Jeśli występują wyraźne cechy zaawansowanej destrukcji i mechanicznej niewydolności stawu, warto rozmawiać o operacji bez odwlekania w nieskończoność.
Jeżeli staw jest skrajnie zniszczony, endoprotezoplastyka bywa najlepszym rozwiązaniem. Warto jednak wykorzystać czas wcześniej, aby zoptymalizować masę ciała, siłę i zakres ruchu – to zwykle poprawia także wyniki pooperacyjne.
U części pacjentów z łagodnymi lub umiarkowanymi zmianami może istotnie zmniejszyć ból i poprawić funkcję, dzięki czemu operację da się odsunąć. Nie „cofa” jednak zaawansowanej deformacji ani nie odbudowuje całkowicie zniszczonej chrząstki.
Reakcja jest indywidualna, ale poprawę często ocenia się w perspektywie kilku tygodni, a nie „następnego dnia”. Kluczowe jest równoległe prowadzenie rehabilitacji i ograniczenie przeciążeń, które wywołują nawroty stanu zapalnego.
W praktyce klinicznej procedury komórkowe częściej działają poprzez modulację zapalenia i wsparcie procesów naprawczych niż przez spektakularną „odbudowę chrząstki jak nowej” w każdym przypadku. Efekty zależą od wskazań, stopnia zmian i jakości kwalifikacji.
Najczęściej najlepsze rezultaty daje program łączący wzmacnianie czworogłowego uda, pośladka średniego, tylnej taśmy oraz trening kontroli osi kończyny. Ćwiczenia muszą być dobrane do reakcji stawu (ból, wysięk, tolerancja obciążenia).
Schody zwiększają obciążenia w stawie rzepkowo-udowym i piszczelowo-udowym, dlatego w zaostrzeniu objawów mogą nasilać ból. Nie chodzi jednak o całkowitą rezygnację, tylko o dawkowanie, technikę i wzmocnienie struktur stabilizujących.
U wielu osób klinicznie odczuwalną różnicę daje już 5–10% redukcji masy ciała. To często zmniejsza ból, liczbę zaostrzeń i ułatwia regularny trening, który dodatkowo stabilizuje staw.
Gdy dominuje ból spoczynkowy i nocny, występuje duża deformacja osi, znaczne ograniczenie funkcji, a leczenie zachowawcze prowadzone prawidłowo nie przynosi poprawy. Wtedy endoproteza może być najlepszą drogą do odzyskania jakości życia.
Uniknięcie endoprotezy kolana jest możliwe w wielu przypadkach, szczególnie gdy zwyrodnienie nie osiągnęło skrajnego stadium, a leczenie jest prowadzone kompleksowo. Największy wpływ mają: redukcja masy ciała, konsekwentne ćwiczenia stabilizacyjne i siłowe oraz mądrze dobrane metody iniekcyjne i regeneracyjne, takie jak kwas hialuronowy, osocze bogatopłytkowe PRP oraz wybrane procedury terapii komórkowych.
Jeśli chcesz realnie odsunąć operację o lata, zacznij od rzetelnej diagnostyki (RTG w obciążeniu, USG/MRI w uzasadnionych przypadkach) i ułóż plan, który łączy medycynę regeneracyjną z rehabilitacją oraz zmianą obciążeń. Umów konsultację ortopedyczną lub fizjoterapeutyczną, opisz objawy (kiedy boli, co nasila, czy puchnie) i poproś o indywidualną strategię leczenia dopasowaną do Twojego kolana, aktywności i celu: sprawności bez endoprotezy tak długo, jak to bezpieczne i możliwe.
