
Umów wizytę









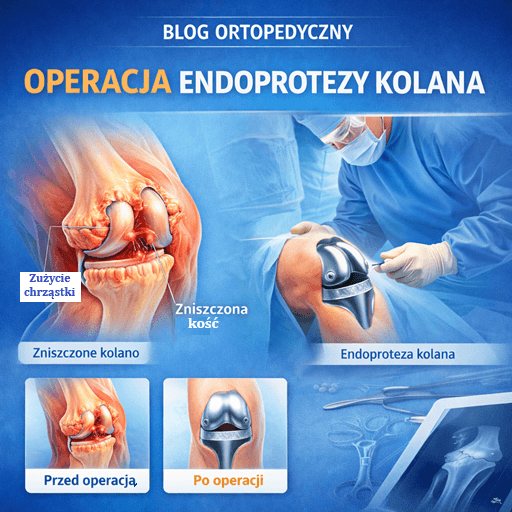
Ten artykuł wyjaśnia, kiedy endoproteza kolana staje się medyczną koniecznością i jak rozpoznać moment, w którym leczenie zachowawcze przestaje przynosić realną ulgę. Opisuję narastanie zmian zwyrodnieniowych krok po kroku, objawy, które „przejmują” codzienność (ból nocny, brak snu, problem z wejściem do wanny), oraz rolę RTG w potwierdzeniu całkowitego zaniku chrząstki.
Jeśli zastanawiasz się, czy operacja oznacza porażkę, znajdziesz tu jasną odpowiedź: endoprotezoplastyka to często szansa na odzyskanie sprawności wtedy, gdy leki, rehabilitacja i iniekcje nie działają, a staw przestaje spełniać swoją funkcję.
Zwyrodnienie ma charakter postępujący. Objawy mogą falować, ale ubytek chrząstki i deformacje stawu zwykle narastają, a epizody bólu stają się częstsze i dłuższe.
Gdy ból pojawia się w nocy, wybudza ze snu, ogranicza podstawowe czynności (np. wejście do wanny, schody), a codzienność zaczyna być planowana „pod kolano”.
To sytuacja, w której mimo dobrze prowadzonej fizjoterapii i leczenia farmakologicznego ból i niesprawność utrzymują się, a pacjent nie odzyskuje funkcji stawu.
RTG potrafi wykazać zwężenie szpary stawowej do zera (praktycznie całkowity zanik chrząstki), osteofity i deformacje. W zestawieniu z objawami jest to kluczowy argument za operacją.
Nie. Dla wielu osób to racjonalny etap leczenia, gdy staw jest nieodwracalnie zniszczony, a celem staje się odzyskanie jakości życia i samodzielności.
Endoproteza kolana (endoprotezoplastyka stawu kolanowego) to zabieg, który zastępuje zniszczone powierzchnie stawowe implantem. Najczęstszą przyczyną jest zaawansowana choroba zwyrodnieniowa kolana (gonartroza). Kluczowe pytanie brzmi: kiedy operacja jest naprawdę konieczna, a kiedy można jeszcze skutecznie leczyć zachowawczo?
Najbardziej praktyczne podejście opiera się na trzech filarach: objawy (ból i ograniczenie funkcji), brak skuteczności leczenia nieoperacyjnego oraz obrazowanie (RTG) potwierdzające zaawansowane zniszczenie stawu. Dopiero połączenie tych elementów daje mocne wskazania do operacji.
Choroba zwyrodnieniowa nie zaczyna się nagle. To proces, w którym stopniowo pogarsza się jakość chrząstki stawowej, zmienia się skład mazi stawowej, a obciążenia przestają rozkładać się równomiernie. Początkowo organizm „kompensuje” problem, dlatego wiele osób długo ignoruje sygnały ostrzegawcze.
Na początku dominują dolegliwości takie jak:
To etap, w którym rehabilitacja, redukcja masy ciała, modyfikacja aktywności i leczenie przeciwbólowe często działają najlepiej.
Z czasem ubytek chrząstki w jednym z przedziałów (przyśrodkowym, bocznym lub rzepkowo-udowym) powoduje dalsze przeciążanie tej okolicy. Pojawiają się:
Gdy chrząstka ulega znacznemu zniszczeniu, a szpara stawowa w RTG dramatycznie się zwęża, rośnie ból mechaniczny i zapalny komponent dolegliwości. Wtedy pacjent często opisuje, że:
To często moment, w którym pacjent mówi wprost: „ból jest ważniejszy niż wszystko” – i to jest klinicznie istotny sygnał, że leczenie zachowawcze może już nie wystarczać.
O rozważeniu endoprotezy mówimy wtedy, gdy ból:
Konieczność operacji jest realna, gdy dochodzi do istotnego ograniczenia funkcjonalnego, np.:
W praktyce ortopedycznej to nie „wynik badania” operuje się jako pierwszy, tylko człowieka: jak bardzo kolano ogranicza życie.
Decyzja o endoprotezie jest najbardziej uzasadniona, gdy wcześniej wdrożono adekwatne metody, takie jak:
Jeżeli mimo tego ból i ograniczenia wracają szybko lub w ogóle nie ustępują, a pacjent nie jest w stanie wrócić do podstawowej aktywności, operacja przestaje być „ostatnią deską ratunku”, a staje się logicznym etapem leczenia.
W kontekście endoprotezy kluczowe jest, gdy RTG pokazuje cechy takie jak:
Ważne: sam wynik RTG bez objawów nie jest automatycznym wskazaniem. Natomiast RTG + dominujący ból + utrata funkcji to najczęstsza kombinacja prowadząca do decyzji o endoprotezoplastyce.
Za punkt zwrotny często uznaje się sytuację, w której:
W zaawansowanej chorobie zwyrodnieniowej dochodzi do:
To oznacza, że im dłużej staw jest „wyłączony” z normalnego ruchu, tym trudniej wrócić do sprawności po zabiegu. Dlatego decyzja o operacji bywa najlepsza wtedy, gdy jest podjęta nie za wcześnie, ale też nie po latach cierpienia.
Gdy RTG wskazuje całkowity zanik chrząstki, nie ma możliwości „odtworzenia” jej w sensie przywrócenia naturalnych powierzchni stawowych w całym kolanie. Wtedy celem staje się:
U większości pacjentów realnym i zalecanym kierunkiem jest powrót do aktywności o niskim i umiarkowanym obciążeniu stawu, np. marsze, rower, pływanie, spokojne wędrówki. Najważniejsze jest to, że dla wielu osób endoproteza oznacza odzyskanie normalności: swobodne poruszanie się, sen bez bólu, samodzielność w domu.
W uproszczeniu:
O kwalifikacji decyduje badanie kliniczne, RTG (czasem w projekcjach obciążeniowych), a niekiedy dodatkowe badania obrazowe według wskazań.
Dobór implantu i techniki zależy m.in. od:
To właśnie te elementy często tłumaczą, dlaczego dwóch pacjentów z „podobnym bólem” może mieć różne propozycje leczenia operacyjnego.
Podczas kwalifikacji zwykle analizuje się:
RTG jest najczęściej badaniem pierwszego wyboru, bo pokazuje stopień zwężenia szpary stawowej, osteofity i deformacje. W kontekście pytania „kiedy endoproteza kolana jest konieczna” RTG pozwala potwierdzić, że mamy do czynienia z etapem, w którym staw jest strukturalnie zniszczony, a leczenie zachowawcze ma ograniczoną skuteczność.
Przed operacją omawia się również kwestie bezpieczeństwa: choroby współistniejące, leki, ryzyko zakrzepicy, stan skóry i ognisk infekcji (np. zęby). To elementy, które realnie wpływają na ryzyko powikłań i przebieg rekonwalescencji.
Strach jest naturalny, szczególnie gdy ból trwa latami. Warto jednak pamiętać, że w zaawansowanej gonartrozie problemem nie jest już „stan zapalny do opanowania”, tylko mechanika: zniszczone powierzchnie stawowe. Zabieg ma na celu zastąpić je implantem i przerwać błędne koło bólu oraz ograniczeń.
Jeśli ból jest umiarkowany, nie budzi w nocy, a funkcja stawu pozwala normalnie żyć, dalsza rehabilitacja i leczenie zachowawcze mogą być rozsądne. Jeśli jednak:
to zwlekanie najczęściej przedłuża cierpienie i pogarsza przygotowanie funkcjonalne do zabiegu.
Najczęściej wtedy, gdy występuje przewlekły ból i utrata funkcji mimo leczenia zachowawczego oraz gdy RTG potwierdza zaawansowane zwyrodnienie (często niemal całkowity lub całkowity zanik chrząstki).
Typowe są: ból nocny, ból w spoczynku, wyraźna kulawizna, znaczne ograniczenie ruchu, problem ze schodami i czynnościami higienicznymi (np. wejściem do wanny), a także częste obrzęki po niewielkim wysiłku.
RTG jest podstawą, ale decyzję podejmuje się na podstawie zgodności obrazu radiologicznego z objawami i ograniczeniem funkcji. Sam opis RTG bez dolegliwości zwykle nie jest wskazaniem do operacji.
Krótkotrwała poprawa i szybki nawrót bólu mogą oznaczać, że staw jest już na etapie, w którym mechaniczne zniszczenie dominuje nad możliwością kompensacji. W takiej sytuacji warto omówić z ortopedą dalsze leczenie i kwalifikację do endoprotezy.
Najczęściej wręcz odwrotnie: celem jest powrót do bezpiecznej aktywności (spacery, rower, pływanie, ćwiczenia wzmacniające). Zakres zależy od stanu pacjenta i zaleceń pooperacyjnych.
Nie zawsze, ale ból nocny jest jednym z ważniejszych sygnałów zaawansowania problemu. Jeśli współistnieje z ograniczeniem funkcji i RTG potwierdza zanik chrząstki, to często jest to argument za leczeniem operacyjnym.
To zależy od tolerancji bólu, funkcji i stanu ogólnego, ale w praktyce długie zwlekanie przy obrazie „kość o kość” często prowadzi do narastania przykurczów, osłabienia mięśni i wtórnych dolegliwości (biodro, kręgosłup), co może utrudniać rekonwalescencję.
Endoproteza kolana staje się konieczna wtedy, gdy zwyrodnienie przestaje być „dolegliwością”, a zaczyna być czynnikiem, który realnie odbiera normalne życie: zaburza sen, ogranicza samodzielność, uniemożliwia schody, utrudnia podstawowe czynności jak wejście do wanny czy wstanie z krzesła. Jeżeli do tego leczenie zachowawcze nie przynosi efektów, a RTG potwierdza zaawansowane zniszczenie stawu i zanik chrząstki, operacja nie jest porażką – jest racjonalną szansą na odzyskanie funkcji i jakości życia.
Jeśli rozpoznajesz u siebie opisany scenariusz, umów konsultację ortopedyczną i przygotuj konkretne informacje: jak śpisz, jaki dystans przechodzisz bez zatrzymania, co jest dziś najtrudniejsze w domu oraz jakie leczenie było już stosowane. Taka rozmowa pozwala szybko ocenić, czy to jeszcze etap intensywnej rehabilitacji, czy moment, w którym endoprotezoplastyka kolana może realnie przywrócić Ci sprawność.
