
Umów wizytę









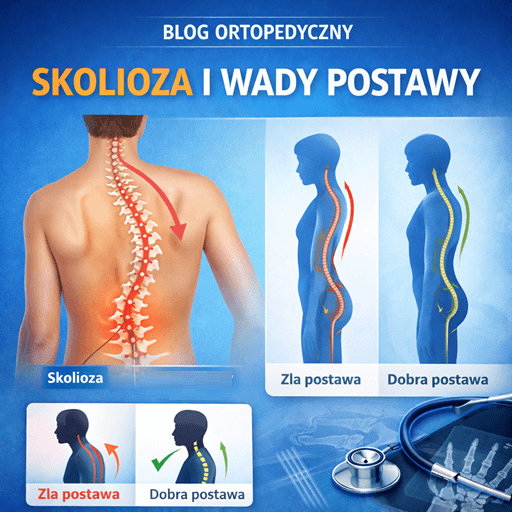
Ten artykuł wyjaśnia, czym jest skolioza oraz inne wady postawy, jak je odróżnić i dlaczego wczesna diagnostyka ma kluczowe znaczenie dla skutecznej korekcji. Skupiamy się na praktycznym podejściu: od rozpoznania i badań, przez dobór ćwiczeń, po leczenie ortopedyczne i zasady postępowania u dzieci oraz dorosłych.
Materiał jest przygotowany pod kątem aktualnych standardów klinicznych i fizjoterapeutycznych: znajdziesz tu kryteria diagnostyczne, najczęstsze błędy oraz wskazówki, jak bezpiecznie planować terapię przy skrzywieniach kręgosłupa.
Skolioza to trójpłaszczyznowa deformacja kręgosłupa (odchylenie w bok + rotacja kręgów + zaburzenia krzywizn w przód/tył), a nie tylko „garbienie się”. Wady postawy mogą być czynnościowe (odwracalne), skolioza strukturalna wymaga precyzyjnej diagnostyki i często leczenia ukierunkowanego.
Asymetria barków, łopatek, „trójkątów talii”, nierówna linia miednicy, wystający „garb żebrowy” przy skłonie, nawracający ból pleców, szybkie męczenie się w pozycji stojącej/siedzącej.
Podstawą jest badanie kliniczne (m.in. test Adamsa + skoliometr) oraz ocena radiologiczna. Rozpoznanie skoliozy strukturalnej potwierdza się zwykle na RTG przez pomiar kąta Cobba.
Ćwiczenia są filarem leczenia zachowawczego, ale ich cel zależy od wieku i stopnia skrzywienia: spowolnienie progresji, poprawa kontroli postawy, redukcja dolegliwości, optymalizacja funkcji oddechowej i jakości życia. U części pacjentów możliwa jest widoczna korekcja, jednak w skoliozie strukturalnej nie zawsze oznacza to pełne „wyprostowanie”.
Gdy ryzyko progresji jest wysokie (okres skoku wzrostowego) i kąt skrzywienia zwykle przekracza progi leczenia zachowawczego. Decyzję podejmuje ortopeda na podstawie kąta Cobba, wieku kostnego i dynamiki zmian.
Indywidualizacja: inne strategie dla dzieci w okresie wzrostu (profilaktyka progresji) i dla dorosłych (funkcja, ból, stabilizacja). Kluczowe są: nawyki dnia codziennego, ergonomia, trening siłowy i terapia specyficzna dla typu skrzywienia.
Skolioza to jedna z najczęstszych deformacji osiowych kręgosłupa u dzieci i młodzieży, ale może też dotyczyć dorosłych jako skolioza przetrwała z wieku rozwojowego lub skolioza degeneracyjna. Z kolei wady postawy obejmują szereg odchyleń ustawienia ciała, które często są odwracalne i związane z nawykami, osłabieniem mięśniowym, ograniczeniami ruchomości lub bólem. Prawidłowe rozpoznanie typu zaburzenia jest decydujące dla skutecznej korekcji: inne postępowanie stosuje się w plecach okrągłych, inne w skoliozie strukturalnej z rotacją kręgów.
Skolioza to strukturalne skrzywienie kręgosłupa, które obejmuje trzy płaszczyzny:
W praktyce klinicznej do oceny nasilenia używa się kąta Cobba w badaniu RTG. U części pacjentów skolioza jest łagodna i stabilna, u innych ma tendencję do progresji, szczególnie w okresie intensywnego wzrostu.
Wady postawy to odchylenia od prawidłowego ustawienia segmentów ciała (głowy, barków, klatki piersiowej, miednicy, kończyn), które mogą być:
Kluczowa różnica: nie każda asymetria to skolioza. Równie często spotyka się skoliotyczną postawę (funkcjonalną), np. na tle nierównej długości kończyn, bólu lub jednostronnych przeciążeń.
Najczęściej diagnozowana u dzieci i młodzieży (AIS – adolescent idiopathic scoliosis). Przyczyna nie jest jednoznaczna; znaczenie mają czynniki genetyczne, neuromięśniowe i wzrostowe. W praktyce ważniejsze od „dlaczego” jest jak szybko postępuje i jakie jest ryzyko progresji.
Wynika z zaburzeń rozwoju kręgów (np. kręg połowiczy). Może ujawnić się wcześnie i wymaga ścisłej kontroli ortopedycznej, czasem leczenia operacyjnego.
Występuje w przebiegu chorób neurologicznych i mięśniowych. Terapia jest zwykle wielospecjalistyczna (ortopeda, fizjoterapeuta, neurolog, pulmonolog), a cele obejmują stabilizację tułowia, funkcję oddechową i komfort.
Rozwija się na tle zmian zwyrodnieniowych dysków i stawów międzykręgowych, często z bólem, objawami korzeniowymi i ograniczeniem tolerancji stania/chodzenia. Postępowanie obejmuje trening siłowy, kontrolę bólu, czasem interwencje ortopedyczne.
Często powiązane z długotrwałym siedzeniem, wysuniętą głową, osłabieniem prostowników grzbietu i ograniczeniem wyprostu odcinka piersiowego.
Może współistnieć z przodopochyleniem miednicy, ograniczeniem zgięcia biodra, osłabieniem mięśni brzucha i pośladków.
Spłycenie krzywizn, zmniejszona amortyzacja. Wymaga pracy nad kontrolą miednicy, oddechem i wzorcami ruchowymi.
Mogą wynikać z dominacji jednej strony, sportu jednostronnego, skoliozy czynnościowej, nierównej długości kończyn czy kompensacji bólowych.
Analizuje się ustawienie głowy, barków, łopatek, klatki piersiowej, talii oraz miednicy. Ważne są kompensacje: np. pozorne skrócenie kończyny, przechylenie tułowia, rotacja miednicy.
To podstawowy test przesiewowy w kierunku skoliozy. Obserwuje się asymetrię tułowia i garb żebrowy. Sama obecność asymetrii nie przesądza o rozpoznaniu, ale wskazuje na potrzebę dalszej oceny.
Skoliometr pozwala zmierzyć kąt rotacji tułowia (ATR). Wynik pomaga zdecydować o dalszej diagnostyce (np. RTG) i monitorowaniu zmian w czasie.
Nierówność kończyn (rzeczywista lub funkcjonalna) może powodować skoliozę czynnościową. W takich przypadkach korekcja przyczyny (np. terapia manualna, wkładki, praca nad biodrem) może znacząco zmniejszyć asymetrię.
Ocena ruchomości odcinka piersiowego, bioder, stawów skokowych oraz kontroli oddechu przeponowego. U wielu pacjentów kluczowe są ograniczenia rotacji piersiowej, wyprostu oraz brak stabilizacji tułowia.
To standard w potwierdzeniu skoliozy strukturalnej. Mierzy się kąt Cobba, ocenia liczbę łuków, ich lokalizację, rotację, ustawienie miednicy oraz balans tułowia.
Umożliwia klasyfikację nasilenia skrzywienia i wspiera decyzje terapeutyczne (monitorowanie, ćwiczenia specyficzne, gorset, ewentualnie kwalifikacja do leczenia operacyjnego). W praktyce istotna jest też dynamika zmiany kąta w czasie.
Rezonans magnetyczny bywa wskazany przy nietypowym przebiegu, objawach neurologicznych, bólu nieadekwatnym do obrazu klinicznego, podejrzeniu zmian w kanale kręgowym. CT ma zastosowania bardziej szczegółowe, zwykle w planowaniu zabiegów.
Leczenie dobiera się do: wieku, dojrzałości kostnej, kąta Cobba, ryzyka progresji, objawów bólowych oraz ograniczeń funkcjonalnych. W praktyce cele układają się w hierarchię:
Największą wartość mają programy specyficzne dla typu skrzywienia, oparte o autokorekcję w trzech płaszczyznach i integrację w czynnościach dnia codziennego. W praktyce fizjoterapeutycznej często wykorzystuje się podejścia takie jak ćwiczenia trójpłaszczyznowe, nauka autokorekcji, reedukacja oddechowa oraz stabilizacja.
W korekcji wad postawy (np. plecy okrągłe, protrakcja głowy, przodopochylenie miednicy) skuteczne bywa połączenie:
Gorset jest metodą leczenia zachowawczego u pacjentów rosnących, gdy ryzyko progresji jest istotne. Kryteria kwalifikacji zależą od wielu zmiennych (kąt Cobba, dojrzałość kostna, tempo progresji). Najważniejsze: gorsetowanie ma sens, gdy jest właściwie dobrane, pacjent jest monitorowany, a terapia obejmuje także ćwiczenia specyficzne.
Skuteczność leczenia rośnie, gdy zespół działa spójnie: ortopeda ustala strategię (obserwacja/gorset/inna interwencja), fizjoterapeuta prowadzi program ćwiczeń i edukację, a pacjent oraz rodzina dbają o regularność i ergonomię.
Wzmianka ma charakter informacyjny: leczenie operacyjne rozważa się w wybranych sytuacjach, zwykle przy dużych kątach skrzywienia, progresji mimo leczenia zachowawczego lub znacznych zaburzeniach funkcji. Decyzja jest zawsze indywidualna i wymaga konsultacji specjalistycznej oraz oceny ryzyka.
Najlepsze efekty daje krótszy, ale systematyczny trening oraz kontrola postępów (zdjęcia sylwetki, pomiary, ocena funkcji). Program powinien być dopasowany do typu skrzywienia i możliwości dziecka.
Jeśli dziecko ćwiczy „na macie”, ale przez resztę dnia utrwala niekorzystne ustawienia, efekty są ograniczone. Dlatego uczy się autokorekcji w siadzie, staniu, w noszeniu plecaka i podczas aktywności.
U dorosłych częste są: spadek nawodnienia dysków, zmiany zwyrodnieniowe, ograniczenia ruchomości odcinka piersiowego i bioder oraz osłabienie siły. Skolioza może być też kompensacją wieloletnich asymetrii. Dlatego terapia zwykle kładzie nacisk na trening siłowy, kontrolę obciążenia i strategię przeciwbólową.
Jeśli pojawia się: postępujące osłabienie siły, drętwienie z zaburzeniami czucia, zaburzenia zwieraczy, silny ból nocny, gorączka, utrata masy ciała bez przyczyny lub ból po urazie. Takie objawy wymagają diagnostyki medycznej.
U pacjentów rosnących decyzje o częstotliwości kontroli zależą od tempa wzrostu i ryzyka progresji. W skoliozie istotne jest konsekwentne porównywanie wyników (np. ATR, ocena postawy, a gdy wskazane – RTG) w podobnych warunkach.
Nie. U wielu dzieci skolioza nie powoduje bólu, dlatego bywa wykrywana przypadkowo. U dorosłych ból jest częstszy, zwłaszcza przy zmianach przeciążeniowych i degeneracyjnych, ale jego obecność nie jest jedynym wyznacznikiem nasilenia skrzywienia.
Można wstępnie ocenić symetrię barków, łopatek i talii oraz wykonać test skłonu w przód (czy pojawia się garb żebrowy). Jeśli widoczna jest stała asymetria, najlepszym krokiem jest badanie u fizjoterapeuty lub ortopedy, bo domowa ocena nie zastępuje pomiarów klinicznych.
Samo siedzenie nie jest uznawane za bezpośrednią przyczynę skoliozy idiopatycznej, ale może nasilać wady postawy, dolegliwości bólowe i utrwalać asymetrie czynnościowe. U osób ze skoliozą długie siedzenie bez przerw często pogarsza kontrolę tułowia i objawy.
Ćwiczenia mogą poprawić ustawienie, funkcję i wygląd sylwetki oraz ograniczać progresję, szczególnie u dzieci w okresie wzrostu. W skoliozie strukturalnej pełne „cofnięcie” skrzywienia nie zawsze jest możliwe, natomiast realne są cele: stabilizacja, poprawa kontroli postawy i jakości życia.
Gorset rozważa się u pacjentów rosnących przy istotnym ryzyku progresji, zależnie od kąta Cobba, dojrzałości kostnej i tempa zmian. Decyzję podejmuje ortopeda po analizie badań i przebiegu klinicznego.
W wadach postawy czynnościowych pierwsze efekty często widać po kilku tygodniach regularnej pracy, ale utrwalenie zmian wymaga miesięcy i modyfikacji nawyków. W skoliozie terapia jest zwykle procesem długofalowym, szczególnie w okresie wzrostu lub przy dolegliwościach u dorosłych.
W większości przypadków tak, o ile trening jest odpowiednio zaplanowany i progresowany. Trening siłowy wspiera stabilizację, zmniejsza przeciążenia i poprawia tolerancję wysiłku. Przy objawach neurologicznych lub ostrym bólu plan należy skonsultować ze specjalistą.
Skolioza i wady postawy wymagają precyzyjnego rozróżnienia: skolioza to deformacja trójpłaszczyznowa z rotacją kręgów, a nie tylko „krzywe siedzenie”. Najlepsze wyniki daje wczesna diagnostyka (badanie postawy, test Adamsa, skoliometr, a gdy wskazane RTG z pomiarem kąta Cobba) oraz indywidualnie dobrana korekcja obejmująca ćwiczenia ukierunkowane na autokorekcję, stabilizację i oddech, a w wybranych przypadkach także postępowanie ortopedyczne (np. gorsetowanie). U dzieci priorytetem jest ograniczenie progresji w okresie wzrostu, u dorosłych – funkcja, kontrola bólu i wzmocnienie.
Jeśli zauważasz asymetrię sylwetki u siebie lub dziecka, nawracające bóle pleców albo pogarszającą się postawę, zaplanuj ocenę u fizjoterapeuty i – w razie wskazań – konsultację ortopedyczną. Wczesne działanie i konsekwentna terapia zwiększają szanse na stabilizację skrzywienia, lepszą sprawność i trwałą poprawę nawyków posturalnych.
